Hoy por fin lo has logrado. Has conseguido reunir a todo el grupo para una cena informal en una terraza, algo que, desde hace meses, parecía misión imposible. Entre risas, anécdotas tontas y los clásicos chistes malos de siempre, la noche avanza con ese aire familiar que tanto reconforta. Todo marcha bien, hasta que Ana, tu amiga de toda la vida, menciona que no puede comer el bocadillo de tortilla que lleva años pidiendo ni brindar con una cerveza. Hace poco le diagnosticaron celiaquía. ¿Pero qué implica exactamente esta enfermedad? ¿Y qué papel juega la genética en el desarrollo de la celiaquía? ¡Te lo explicamos!
Celiaquía: causa y sintomatología
La enfermedad celíaca, a menudo conocida como celiaquía, es un trastorno autoinmune crónico que afecta principalmente al intestino delgado y que se desencadena por la exposición al gluten presente en cereales como el trigo o la cebada. Ante la ingesta de alimentos con gluten, el sistema inmunitario de las personas con celiaquía responde de forma anómala y daña las mucosas del intestino delgado.
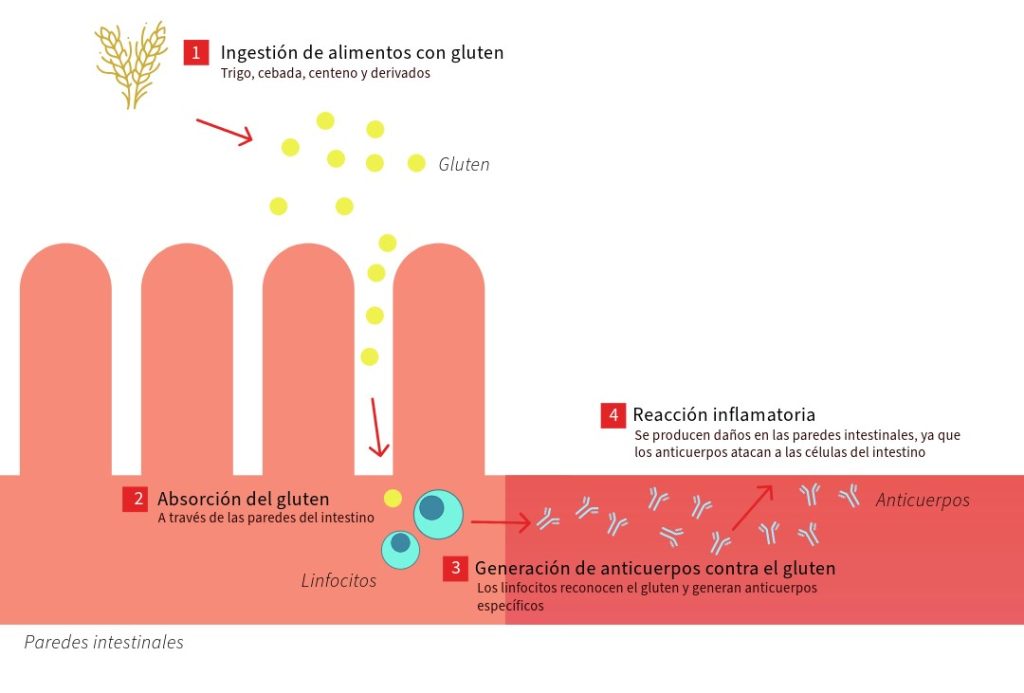
Al producirse daños en las mucosas del intestino delgado, las personas celíacas pueden presentar malnutrición, dolor abdominal, diarrea crónica, náuseas y otros problemas gastrointestinales. Además, la presencia de lesiones en las mucosas y la desnutrición a largo plazo pueden provocar alteraciones en el sistema nervioso, pérdida ósea, problemas reproductivos, aumento de riesgo de tumores intestinales y problemas hepáticos.
Algunas personas con este trastorno autoinmune pueden ser asintomáticas, pero esto no las hace inmunes a los efectos a largo plazo de la enfermedad.
El papel de la genética en el desarrollo de la celiaquía
Como ocurre en otros trastornos autoinmunes, como la esclerosis múltiple, se considera que la genética puede jugar un papel importante en el desarrollo de la celiaquía. Ciertas combinaciones de variantes en los genes HLA-DQA1 y HLA-DQB1, relacionados con el sistema de antígenos leucocitarios humanos (HLA), son las más comúnmente asociadas a un aumento en el riesgo a desarrollar celiaquía.
Existen varios haplotipos típicamente asociados a la enfermedad celíaca. Los haplotipos consisten en grupos de variantes de una misma región cromosómica que se heredan en bloque. En el caso de la celiaquía, destacan:
- Haplotipo HLA-DQ2, que incluye las variantes HLA-DQA1*05 y HLA-DQB1*02 y que está presente en el 90-95% de los pacientes con celiaquía
- Haplotipo HLA-DQ4, que incluye las variantes HLA-DQA1*03 y HLA-DQB1*3:02 y está presente en el 5-10% de pacientes celíacos
Sin embargo, presentar las variantes HLA-DQA1*05, HLA-DQB1*02, HLA-DQA1*03 o HLA-DQB1*3:02 no implica que vayas a desarrollar celiaquía. De hecho, estas variantes están presentes en alrededor de un 30% de la población general y únicamente el 3% de ellas desarrollan la enfermedad celíaca.
Diagnóstico y manejo de la enfermedad celíaca
Por lo general, el diagnóstico de la celiaquía requiere de una combinación de pruebas serológicas, genéticas e histológicas. Lo más común, cuando hay sospecha de celiaquía en un paciente con síntomas compatibles con este trastorno, es que se realicen pruebas serológicas. En ellas, se buscan anticuerpos específicos contra el gluten (p.e. anti-transglutaminasa tisular y anti-endomisio), que se producen en los pacientes celíacos que siguen una dieta con gluten. Esto permite a los profesionales determinar si su organismo está teniendo una respuesta autoinmune.
También es posible realizar un análisis genético, en busca de los haplotipos HLA-DQ2 y HLA-DQ4. Esta prueba no tiene valor diagnóstico como tal, ya que no permite confirmar la enfermedad celíaca en los pacientes, pero sí permite descartar con casi un 100% de seguridad la enfermedad celíaca en pacientes que no presentan las variantes genéticas asociadas al desarrollo de la celiaquía.
En caso de que las pruebas serológicas sean positivas (y las genéticas también, si se han realizado), se confirma el diagnóstico mediante una biopsia intestinal. Para ello, se realiza una endoscopia, que consiste en introducir un pequeño tubo en el sistema digestivo y tomar una muestra del intestino delgado para valorar los daños.
En cuanto al manejo de la enfermedad, no existe tratamiento curativo como tal, sino que se recomienda una dieta estrictamente libre de gluten de por vida. Esto implica la eliminación total de trigo, cebada, centeno y cualquier alimento derivado, como el pan, las harinas o la cerveza. También se deben evitar alimentos que hayan estado en contacto con otros alimentos con gluten o puedan contener trazas.
Genética y Nutrición de Precisión en la enfermedad celíaca
En el caso concreto de la celiaquía, las pruebas genéticas no solo facilitan el diagnóstico en situaciones clínicas complejas, sino que también aportan valor preventivo en familiares de primer grado o personas en riesgo. Además, combinarlas con estrategias basadas en la nutrición de precisión permite diseñar dietas más eficaces y sostenibles a largo plazo, adaptadas a las particularidades genéticas de cada paciente. Este enfoque integral no solo mejora la adherencia a la dieta sin gluten, sino que optimiza la salud digestiva y general.
Si quieres profundizar en estas herramientas, en Genotipia ofrecemos formación especializada a través del Curso de Pruebas Genéticas: explorando el potencial del ADN y el Curso de Nutrición de Precisión, ideales para profesionales y personas interesadas en una medicina más personalizada y eficaz.
Artículos de interés:
Celiac Disease. NIH National Library of Medicine. https://www.ncbi.nlm.nih.gov/books/NBK1727/
Investigan cómo influye la genética en la enfermedad celíaca a través de la microbiota intestinal. Genotipia: https://genotipia.com/genetica_medica_news/genetica-enfermedad-celiaca-microbiota/



