El linfoma de Hodgkin es uno de los cánceres hematológicos más estudiados y mejor tratados en la actualidad. Gracias a los avances en biología molecular, técnicas de imagen y tratamientos dirigidos, el manejo de esta enfermedad ha evolucionado de forma significativa en las últimas décadas.
En este artículo abordamos algunos aspectos clave del linfoma de Hodgkin: desde su definición, síntomas y factores de riesgo, hasta las últimas investigaciones sobre su base genética, los criterios diagnósticos actuales y las opciones terapéuticas disponibles. También exploramos el papel de la genética en su abordaje clínico y el valor de la formación en oncogenética como herramienta para avanzar hacia una oncología más personalizada.
¿Qué es el linfoma de Hodgkin?
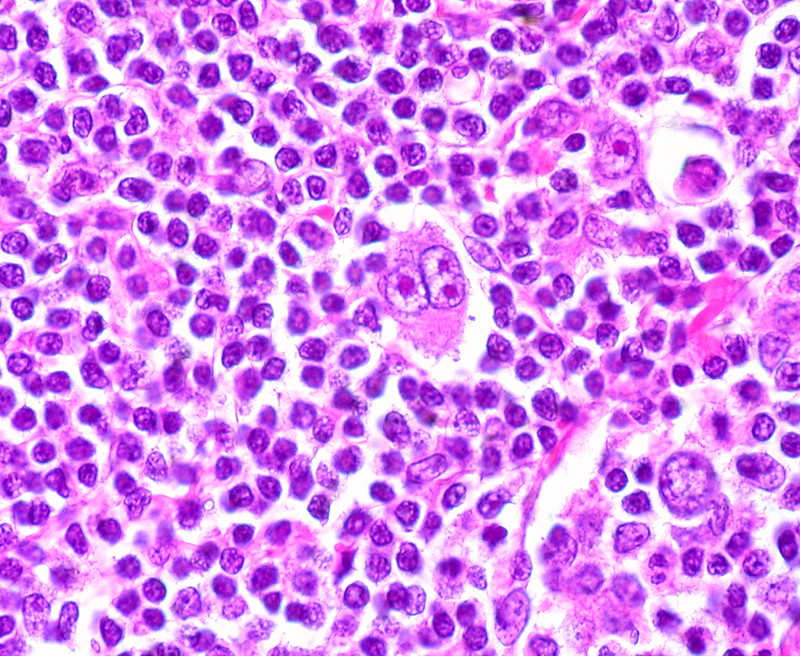
El linfoma de Hodgkin es un tipo de cáncer que afecta al sistema linfático, un sistema de transporte similar al aparato circulatorio que forma parte del sistema inmunitario. Este tipo de linfoma se origina en los linfocitos B, un tipo de célula inmunitaria, y se caracteriza por la presencia de unas células anormales llamadas células de Reed-Sternberg, visibles al microscopio. Supone cerca del 10% de todos los linfomas y es más frecuente en personas jóvenes entre 15 y 35 años, y en mayores de 55, aunque puede aparecer a cualquier edad.
El linfoma de Hodgkin suele detectarse por la inflamación persistente de los ganglios linfáticos, sobre todo en cuello, axilas o ingles. Además, puede acompañarse de síntomas generales como fiebre, sudores nocturnos o pérdida de peso. A diferencia de otros tipos de linfoma, tiene un comportamiento clínico más predecible y responde bien al tratamiento en la mayoría de los casos.
Gracias a los avances médicos, el linfoma de Hodgkin es una de las formas de cáncer con mayores tasas de curación, especialmente si se diagnostica en fases iniciales. El tratamiento puede incluir quimioterapia, radioterapia o inmunoterapia, según el caso.
Diferencias entre linfoma de Hodgkin y linfoma no Hodgkin
Aunque ambos pertenecen al grupo de los linfomas, el linfoma de Hodgkin y el linfoma no Hodgkin presentan diferencias clave que afectan al diagnóstico, evolución y tratamiento.
| Característica | Linfoma de Hodgkin | Linfoma no Hodgkin |
| Células características | Presencia de células de Reed-Sternberg | Ausencia de células de Reed-Sternberg |
| Frecuencia | 10% de los linfomas | 90% de los linfomas |
| Propagación | Ordenada, entre grupos ganglionares contiguos | Diseminación más impredecible, incluso fuera del sistema linfático |
| Número de subtipos | Pocos subtipos bien definidos | Más de 60 subtipos con gran variabilidad |
| Edad habitual de aparición | Jóvenes (15–35 años) y mayores de 55 | Mayor incidencia en adultos mayores |
| Pronóstico general | Alto índice de curación | Pronóstico variable según el subtipo |
Tipos de linfoma de Hodgkin
El linfoma de Hodgkin se clasifica en dos grandes categorías, según sus características morfológicas, inmunofenotípicas y clínicas: el linfoma de Hodgkin clásico y el linfoma de Hodgkin de predominio linfocítico nodular. Cada una de estas categorías incluye subtipos con características específicas.
1. Linfoma de Hodgkin clásico (LHc)
Representa aproximadamente el 95% de los casos. Se caracteriza por la presencia de células de Reed-Sternberg con un fenotipo alterado y un entorno tumoral inflamatorio. Se divide en cuatro subtipos según el patrón histológico:
Dentro de este grupo, hay varios subtipos:
- Esclerosis nodular. Es el subtipo más frecuente, sobre todo en personas jóvenes. Suele aparecer en el área del pecho (mediastino) y forma tejido cicatricial dentro de los ganglios.
- Celularidad mixta. Más habitual en adultos mayores o personas con el sistema inmunitario debilitado. Se ha relacionado con infecciones previas por el virus de Epstein-Barr.
- Rico en linfocitos. Poco frecuente. Hay muchas células del sistema inmunitario normales y pocas células tumorales.
- Depleción linfoide. Es el menos común y suele tener un comportamiento más agresivo. Se encuentran muchas células tumorales y pocas células defensivas.
2. Linfoma de Hodgkin de predominio linfocítico nodular
Es menos frecuente. En este caso, las células cancerosas se parecen más a los linfocitos B normales. Tiene un crecimiento lento y menor probabilidad de extenderse a otros órganos. Algunos expertos lo consideran una entidad distinta por sus diferencias biológicas y clínicas.
¿Cuáles son los síntomas del linfoma de Hodgkin?
Como se ha mencionado, el linfoma de Hodgkin suele manifestarse con la inflamación persistente de los ganglios linfáticos, especialmente en el cuello, las axilas o la ingle. Esta inflamación no suele ser dolorosa y es uno de los signos más frecuentes por los que se consulta al médico.
Además, algunas personas presentan síntomas generales que se conocen como síntomas B, y que pueden incluir:
- Fiebre sin causa aparente.
- Sudoración intensa durante la noche.
- Pérdida de peso involuntaria (más del 10% del peso corporal en pocos meses).
- Cansancio o debilidad persistente.
- Picor en la piel sin lesiones visibles.
No todas las personas con esta enfermedad muestran estos síntomas. De hecho, el diagnóstico puede ocurrir por hallazgos casuales durante revisiones médicas o pruebas por otros motivos.
En ocasiones, pueden aparecer otros signos, como sensación de presión o dolor en el pecho, tos persistente o dificultad para respirar. Estos síntomas dependen de la localización y extensión del linfoma.
Es importante destacar que estos signos también pueden deberse a otras enfermedades más comunes, por lo que es necesario realizar pruebas específicas para confirmar el diagnóstico.
¿Qué causa el linfoma de Hodgkin?
Las causas exactas del linfoma de Hodgkin no se conocen con certeza. No obstante se han identificado algunos factores que podrían aumentar el riesgo de desarrollar esta enfermedad. Entre ellos se incluyen alteraciones genéticas, ciertos antecedentes familiares, infecciones previas y condiciones que afectan al sistema inmunitario:
- Infección por el virus de Epstein-Barr. Se ha observado una asociación entre una infección previa y un mayor riesgo de linfoma, especialmente en el subtipo de celularidad mixta.
- Sistema inmunitario debilitado. Personas que han recibido trasplantes, toman medicación inmunosupresora o tienen enfermedades que afectan al sistema inmunitario presentan un riesgo más alto.
- Predisposición genética. Se han identificado variantes genéticas que pueden aumentar la susceptibilidad al linfoma, especialmente en genes relacionados con la regulación del sistema inmunitario. Tener antecedentes familiares también puede influir.
- Factores ambientales y sociodemográficos. Algunos estudios han mostrado que la incidencia es mayor en países desarrollados, lo que sugiere que ciertos factores ambientales o hábitos de vida podrían estar relacionados.
- Edad y sexo. Se diagnostican más casos en personas jóvenes (entre 15 y 35 años) y en mayores de 55. Además, es algo más frecuente en varones.
La aparición del linfoma probablemente se debe a una combinación de estos factores, que alteran el funcionamiento normal de los linfocitos B y facilitan la aparición de células tumorales.
Factores genéticos asociados al linfoma de Hodgkin
Como en otros tipos de cáncer, el linfoma de Hodgkin se inicia por mutaciones en el ADN que alteran la capacidad para regular el crecimiento y la división celular, en este caso en los linfocitos B. La mayoría de estas mutaciones son somáticas, es decir, se adquieren a lo largo de la vida. Por esta razón el linfoma de Hodgkin no suele heredarse.
No obstante, en ocasiones el linfoma de Hodgkin se produce de forma repetitiva en una misma familia, lo que apunta a que también podría haber predisposición genética.
Riesgo familiar
Tener antecedentes familiares de linfoma de Hodgkin está asociado a un mayor riesgo a desarrollar la enfermedad. Por ejemplo, en el caso de un hermano o hermana del mismo sexo, el riesgo es hasta 10 veces mayor. Esta observación sugiere que ciertos factores genéticos compartidos podrían facilitar el desarrollo de la enfermedad.
El estudio genético de familias con múltiples casos de linfoma de Hodgkin ha identificado algunos genes cuyas mutaciones contribuyen al riesgo familiar de la enfermedad. Entre estos genes destacan KDR, KLHDC8B, PAX5, GATA3, IRF7, EEF2KMT y POLR1E.
Sin embargo, hasta ahora no se ha identificado ningún gen cuyas mutaciones germinales (de nacimiento) confieran de forma específica un alto riesgo para el linfoma de Hodgkin
Genética poblacional: variantes comunes asociadas al riesgo
En paralelo, estudios de asociación genética en población general (GWAS) han identificado variantes comunes que aumentan ligeramente el riesgo de enfermedad. Las regiones más destacadas incluyen:
- Complejo mayor de histocompatibilidad (HLA): alelos específicos de HLA-DRB1 y HLA-DPB1 están implicados en la presentación de antígenos y la respuesta frente a infecciones como el virus de Epstein-Barr.
- Genes como REL, STAT6, IL13, GATA3 y TCF3: implicados en la regulación de la respuesta inmunitaria y la diferenciación de linfocitos.
Estas variantes, aunque por sí solas no causan la enfermedad, podrían aumentar la susceptibilidad cuando se combinan con factores ambientales o infecciosos.
¿Cómo se diagnostica el linfoma de Hodgkin?
El diagnóstico del linfoma de Hodgkin comienza habitualmente cuando se detecta un ganglio inflamado que no desaparece con el tiempo. Ante esta sospecha, el médico solicita pruebas para confirmar si se trata de un proceso benigno o de un linfoma.
La prueba principal inicial es la biopsia de un ganglio linfático afectado. Este procedimiento consiste en extraer una muestra del ganglio para analizarla al microscopio. Si se identifican las células características del linfoma de Hodgkin —las células de Reed-Sternberg— se confirma el diagnóstico. La biopsia debe ser completa y no por aspiración con aguja fina, ya que es necesario estudiar la arquitectura del tejido.
Una vez confirmado el diagnóstico, se realizan otras pruebas para conocer la extensión de la enfermedad y planificar el tratamiento. Entre ellas destacan:
- Tomografía por emisión de positrones (PET) y tomografía computarizada (TAC) que permiten detectar la afectación de ganglios y otros órganos.
- Análisis de sangre para valorar el estado general del paciente y posibles alteraciones hematológicas.
- Biopsia de médula ósea, en algunos casos, para comprobar si el linfoma ha llegado a este tejido.
Con los resultados se establece el estadio clínico del linfoma, que indica si está localizado o diseminado, y se clasifica el pronóstico. Este proceso se conoce como estadificación y es esencial para decidir el tratamiento más adecuado.
Gracias a los avances en imagen y técnicas moleculares, el diagnóstico del linfoma de Hodgkin es cada vez más preciso, lo que permite mejorar el seguimiento y adaptar las terapias a cada caso.

Tratamiento: ¿el linfoma de Hodgkin tiene cura?
El linfoma de Hodgkin es uno de los tipos de cáncer con mejores tasas de curación, especialmente cuando se detecta en fases tempranas. Gracias a los tratamientos actuales, entre el 80% y el 90% de los pacientes con enfermedad localizada pueden alcanzar la remisión completa tras recibir terapia.
El tratamiento del linfoma de Hodgkin se basa en varios factores: el estadio de la enfermedad, la edad del paciente, la presencia de síntomas y cómo responde al tratamiento inicial. En la mayoría de los casos, se combinan diferentes tipos de terapias para lograr la remisión completa.
Las opciones más comunes incluyen:
- Quimioterapia. Es el tratamiento principal en la mayoría de los pacientes. Se administran combinaciones de fármacos que destruyen las células tumorales en todo el cuerpo.
- Radioterapia. Se utiliza en casos localizados o como complemento tras la quimioterapia para eliminar posibles focos residuales. Suele aplicarse sobre las zonas donde se detectaron los ganglios afectados.
- Inmunoterapia y anticuerpos monoclonales. En casos más complejos o con recaídas, se pueden usar fármacos que estimulan al sistema inmunitario para atacar las células tumorales. El brentuximab vedotin, un anticuerpo conjugado, y los inhibidores de puntos de control inmunitario como nivolumab o pembrolizumab son ejemplos ya aprobados para determinados pacientes.
- Trasplante de células madre hematopoyéticas. Puede considerarse cuando el linfoma no responde al tratamiento o recae. El trasplante autólogo (con células del propio paciente) es el más habitual.
Además de los tratamientos convencionales, existen líneas de investigación activas centradas en terapias dirigidas para el linfoma de Hodgkin. Estas terapias buscan atacar dianas concretas implicadas en el crecimiento y supervivencia de las células tumorales, muchas de ellas identificadas gracias a los estudios genéticos y moleculares del tumor. Hablaremos de ellas en el apartado siguiente.
El papel de la genética en el linfoma de Hodgkin
El estudio genético del linfoma de Hodgkin está permitiendo comprender mejor los mecanismos que originan la enfermedad, así como identificar posibles herramientas para mejorar su diagnóstico y tratamiento.
Diagnóstico molecular y seguimiento
Aunque el diagnóstico del linfoma de Hodgkin sigue basándose en la biopsia ganglionar y el estudio histológico, la genética está empezando a incorporarse en la práctica clínica como herramienta complementaria. Por ejemplo, en formas atípicas o difíciles de clasificar, el análisis genético puede ayudar a confirmar que, aunque las células tumorales estén muy modificadas, su origen sigue siendo un linfocito B transformado. Además, se está evaluando la biopsia líquida como herramienta de monitorización de la enfermedad.
Por otra parte, el perfil genético del tumor puede aportar información útil para predecir el comportamiento de la enfermedad. Por ejemplo:
- Alteraciones en TP53 o B2M se han asociado con un mayor riesgo de recaída.
- Mutaciones en la vía de NF-κB podrían indicar una biología más agresiva.
- La expresión elevada de PD-L1 o la pérdida de HLA podrían asociarse con menor respuesta inmunitaria frente al tumor.
Esta información genética aún no se utiliza de forma rutinaria para guiar el tratamiento, pero se espera que en el futuro contribuya a una estratificación más precisa y a tratamientos personalizados.
Terapias dirigidas: de la biología a la clínica
El conocimiento de las alteraciones moleculares está impulsando el desarrollo de terapias más específicas:
- Inhibidores de vías activadas (como JAK o NF-κB).
- Fármacos epigenéticos, dirigidos a revertir las alteraciones en la regulación génica.
- Terapias CAR-T dirigidas contra CD30, en evaluación para pacientes con enfermedad refractaria. Este tipo de terapias ha mostrado resultados muy prometedores en un ensayo reciente.
- Combinaciones de inmunoterapia y terapias dirigidas, diseñadas según el perfil molecular del tumor.
Estas estrategias aún no forman parte del tratamiento estándar, pero representan una vía prometedora para mejorar el manejo de los casos más complejos.
Formación en Oncogenética: la clave para abordar el cáncer desde la medicina de precisión
El conocimiento genético y molecular está adquiriendo un papel creciente en el diagnóstico, tratamiento y seguimiento del linfoma de Hodgkin. Entender cómo afectan las mutaciones somáticas al comportamiento del tumor, qué variantes germinales pueden aumentar el riesgo o cómo interpretar un perfil genómico, son competencias cada vez más necesarias en la práctica clínica.
La incorporación de herramientas como la secuenciación masiva o la biopsia líquida requiere que los profesionales sanitarios cuenten con una formación actualizada y específica en oncogenética. Esta formación permite no solo interpretar mejor los resultados, sino también comunicarlos adecuadamente a los pacientes y decidir cuándo es necesario derivar a unidades especializadas.
Si te interesa este tema, programas como el Diploma de Experto en Oncogenética de Genotipia ofrecen una formación rigurosa y aplicada, orientada a facilitar la incorporación de la genética a la práctica clínica oncológica, desde una perspectiva actualizada y basada en la evidencia.
La integración de la genética en la oncología no es una cuestión de futuro, sino una necesidad presente para avanzar hacia una atención más precisa, informada y centrada en el paciente.
Bibliografía
Identificadas variantes genéticas que predisponen al linfoma de Hodgkin. https://genotipia.com/genetica_medica_news/variantes-geneticas-que-predisponen-al-linfoma-de-hodgkin/
Nueva terapia CAR-T consigue resultados positivos en pacientes de un tipo de linfoma. https://genotipia.com/genetica_medica_news/terapia-car-t-linfoma/
Linfoma de Hodgkin (enfermedad de Hodgkin). https://www.mayoclinic.org/es/diseases-conditions/hodgkins-lymphoma/diagnosis-treatment/drc-20352650
Flerlage JE, et al. Discovery of novel predisposing coding and noncoding variants in familial Hodgkin lymphoma. Blood. 2023 Mar 16;141(11):1293-1307. doi: 10.1182/blood.2022016056.
Castellino SM, et al. Children’s Oncology Group’s 2023 blueprint for research: Hodgkin lymphoma. Pediatr Blood Cancer. 2023 Sep;70 Suppl 6(Suppl 6):e30580. doi: https://doi.org/10.1002/pbc.30580
Cochran HC, Bartlett NL. New Standards in Advanced-stage Hodgkin Lymphoma: Selecting a Novel Regimen. Hematol Oncol Clin North Am. 2026 Jan 16:S0889-8588(25)00143-1. doi: https://doi.org/10.1016/j.hoc.2025.12.002
Hodgkin Lymphoma Treatment (PDQ®)–Health Professional Version. https://www.cancer.gov/types/lymphoma/hp/adult-hodgkin-treatment-pdq
NCCN Guidelines. Hodgkin Lymphoma https://www.nccn.org/guidelines/guidelines-detail?id=1439
Ansell SM. Hodgkin lymphoma: 2025 update on diagnosis, risk-stratification, and management. Am J Hematol. 2024 Dec;99(12):2367-2378. doi: https://doi.org/10.1002/ajh.27470


